2025年3月24日,国家药品监督管理局药品审评中心(CDE)批准了国内一款脐带间充质干细胞治疗糖尿病的新药临床试验申请(IND)默示许可,用于治疗2型糖尿病患者。
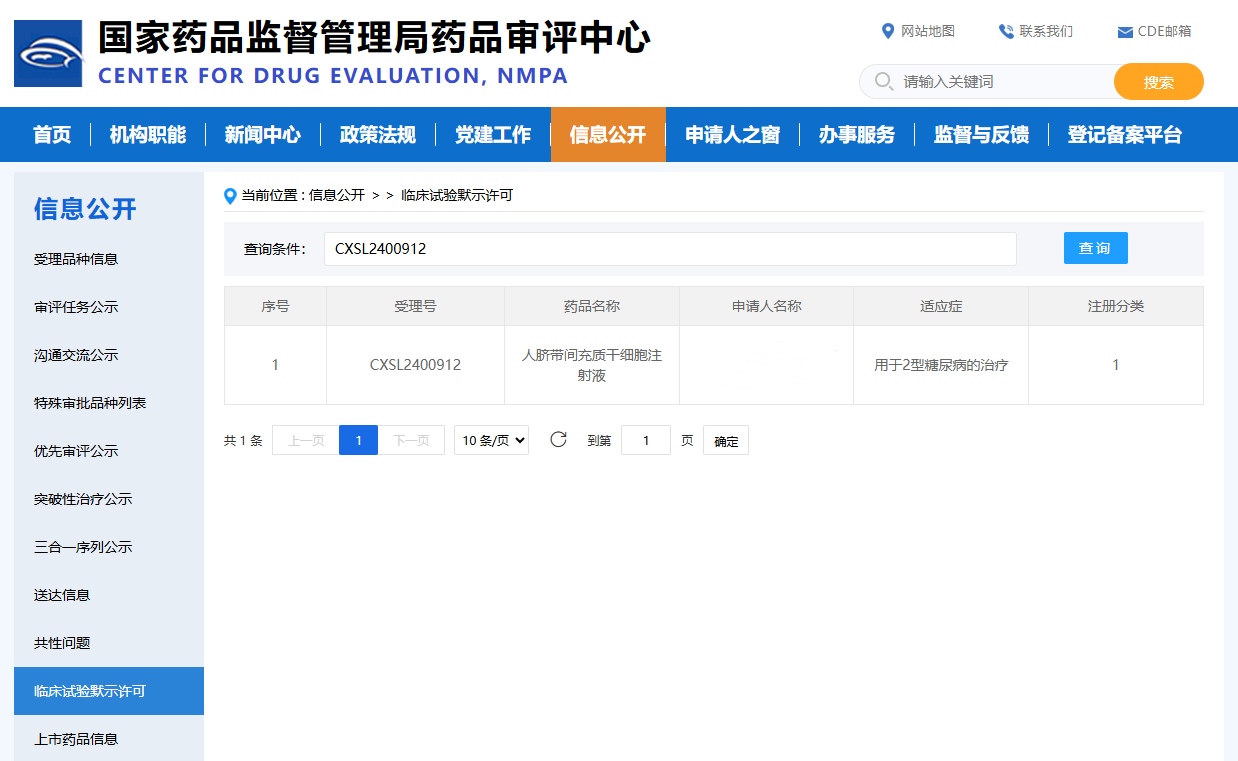
此次获批的人脐带间充质干细胞注射液(E10I)是继去年12月国内首个多能干细胞1型糖尿病药品获批临床之后又一款针对糖尿病治疗的新药,将为糖尿病患者带来更多的治疗选择。
01
糖尿病的全球挑战与治疗新曙光
据国际糖尿病联盟(IDF)《全球糖尿病地图》第10版数据显示,全球糖尿病患者数量正以年均4.3%的惊人速度增长,预计到2030年,全球糖尿病患者总数将突破6.43亿大关,较2021年激增26%。面对这一严峻形势,传统降糖疗法虽在一定程度上缓解了病情,却难以遏制其进展的脚步。在此背景下,干细胞再生医学如同一缕破晓之光,以其独特的修复机制,为糖尿病患者带来了新的治疗希望。
02
干细胞:糖尿病治疗的新篇章
干细胞,被誉为生命的“种子细胞”,因其具有自我复制能力和多向分化潜能,成为医学界研究的热点。在糖尿病领域,干细胞因其能靶向修复胰岛β细胞功能、改善胰岛素抵抗的双重机制,被视为唯一有望逆转糖尿病病程的治疗策略。这一革命性的发现,不仅为糖尿病患者带来了前所未有的治疗前景,也标志着糖尿病治疗进入了一个全新的时代。
03
人脐带间充质干细胞:理想的细胞来源
在众多干细胞类型中,人脐带间充质干细胞(UC-MSCs)以其独特的优势脱颖而出,成为治疗糖尿病的理想选择。这些神奇的细胞广泛存在于新生儿的脐带华通氏胶及血管周围组织中,是围产期废弃物的宝贵利用。相较于骨髓、脂肪、牙髓、胎盘等其他组织来源的间充质干细胞,人脐带间充质干细胞不仅取材便利、不受伦理争议限制,更拥有强大的生物活性、分化能力和分泌功能。尤为重要的是,它们无需配型,可制备为现货型制剂,满足紧急治疗需求,为临床应用提供了极大的便利。

04
作用机制解析:人脐带间充质干细胞如何治疗2型糖尿病
1. 保护内源性胰岛β细胞免受损伤
胰岛β细胞是体内分泌胰岛素的主要细胞,其功能受损是2型糖尿病发生发展的关键。人脐带间充质干细胞通过分泌一系列生长因子和细胞因子,如胰岛素样生长因子(IGF)、血管内皮生长因子(VEGF)等,营造出一个有利于胰岛β细胞生存和修复的微环境。这些因子能够抑制胰岛β细胞的凋亡,促进其增殖和分化,从而有效保护内源性胰岛β细胞免受进一步损伤。
2. 改善胰岛素抵抗
胰岛素抵抗是2型糖尿病的另一大核心特征,表现为机体对胰岛素的敏感性下降,导致血糖水平持续升高。人脐带间充质干细胞通过调节脂肪组织的代谢,减少脂肪堆积,改善脂肪细胞的功能,从而降低胰岛素抵抗。同时,它们还能促进肌肉和肝脏等组织对胰岛素的敏感性,提高胰岛素的利用效率,进一步降低血糖水平。
3. 调节免疫炎症,改善糖尿病并发症
糖尿病不仅影响血糖水平,还常伴随多种并发症,如心血管疾病、神经病变、视网膜病变等。这些并发症的发生与机体免疫炎症反应密切相关。人脐带间充质干细胞具有强大的免疫调节功能,能够抑制T细胞、B细胞等免疫细胞的过度活化,减少炎症因子的释放,从而减轻机体的免疫炎症反应。这一作用不仅有助于缓解糖尿病的急性并发症,还能预防和改善慢性并发症的发生和发展。
4. 促进胰岛再生与功能恢复
除了上述机制外,人脐带间充质干细胞还能直接分化为胰岛样细胞或胰岛素分泌细胞,替代受损的胰岛β细胞,恢复胰岛的正常功能。这一发现为2型糖尿病的治疗提供了更为直接和有效的手段。尽管目前这一领域的研究仍处于初级阶段,但已展现出巨大的潜力和希望。
05
脐带间充质干细胞治疗糖尿病的临床研究
近期,广东药科大学、广东省中西医结合医院、暨南大学的团队在行业期刊《中国组织工程研究》(Chinese Journal of Tissue Engineering Research)(2025年23期)上发表了题为《脐带间充质干细胞对2型糖尿病的免疫调节作用》的综述报告,报告指出脐带间充质干细胞可通过免疫调节作用降低机体炎症反应、诱导巨噬细胞向M2型极化,增加靶器官对胰岛素敏感性,改善胰岛素抵抗,缓解胰岛β细胞功能障碍等,进而有效延缓2型糖尿病发生发展。

报告介绍了间充质干细胞发展进程及脐带间充质干细胞改善2型糖尿病相关重点事件。

1.脐带间充质干细胞治疗糖尿病45例
在一项单中心、双盲、随机、安慰剂对照的试验中,研究人员将91例患者随机分配为UC-MSCs治疗组(n=45)及安慰剂组(n=46),UC-MSCs组每4周静脉输注1次,每次输注总数为1x10^6/kg,输注3次,在第48周时,UC-MSCs组有20%的患者达到了糖化血红蛋白水平<7.0%和每日所需胰岛素减少≥50%的治疗效果,而安慰剂组只有4.55%的患者达到该效果(P<0.05)。
此外,与安慰剂组相比,UC-MSCs组每日所需胰岛素减少百分比显著增加(27.78% vs.15.62%,P<0.05),UC-MSCs移植后患者糖化血红蛋白水平明显下降,并且在治疗期间未发生任何相关重大不良事件,这项研究结果表明UC-MSCs移植治疗2型糖尿病在有效性和安全性方面具备优势。
2.脐带间充质干细胞治疗糖尿病34例
另外,研究人员招募34例2型糖尿病患者随机分为UC-MSCs治疗组24例及安慰剂组10例,UC-MSCs组每周静脉注射1次,每次输注总数为1x10^6/kg,输注3次,结果显示UC-MSCs移植治疗2型糖尿病具有良好的耐受性和较高的安全性,为UC-MSCs作为一种2型糖尿病新型治疗技术的未来临床应用奠定了一定的基础。
总之,免疫稳态失衡是2型糖尿病的一个重要发病机制,先天性免疫反应和适应性免疫反应的长期激活会导致慢性全身性炎症,造成胰岛素抵抗和胰岛素相对缺乏,UC-MSCs经免疫调节参与治疗2型糖尿病的具体机制较为复杂,相关研究仍处在探索阶段。系统研究UC-MSCs移植对2型糖尿病患者的免疫调节机制将为2型糖尿病新治疗策略设计提供依据。
综上,尽管干细胞治疗糖尿病仍处于不断探索和完善的过程中,但其展现出的巨大潜力和希望已不容忽视。随着科学技术的进步和临床研究的深入,我们有理由相信,在不久的将来,干细胞将成为糖尿病治疗的主流手段之一,为全球数亿糖尿病患者带来生命的曙光。让我们共同期待这一天的到来,携手共创一个更加健康、美好的未来。
文章来源:ML联合细胞研究中心微信公众号
特别声明:本文文字、图片、 音频来源于网络资讯,仅供参考与学习,并非广告,若有侵权,请及时联系我们,我们将在第一时间处理。